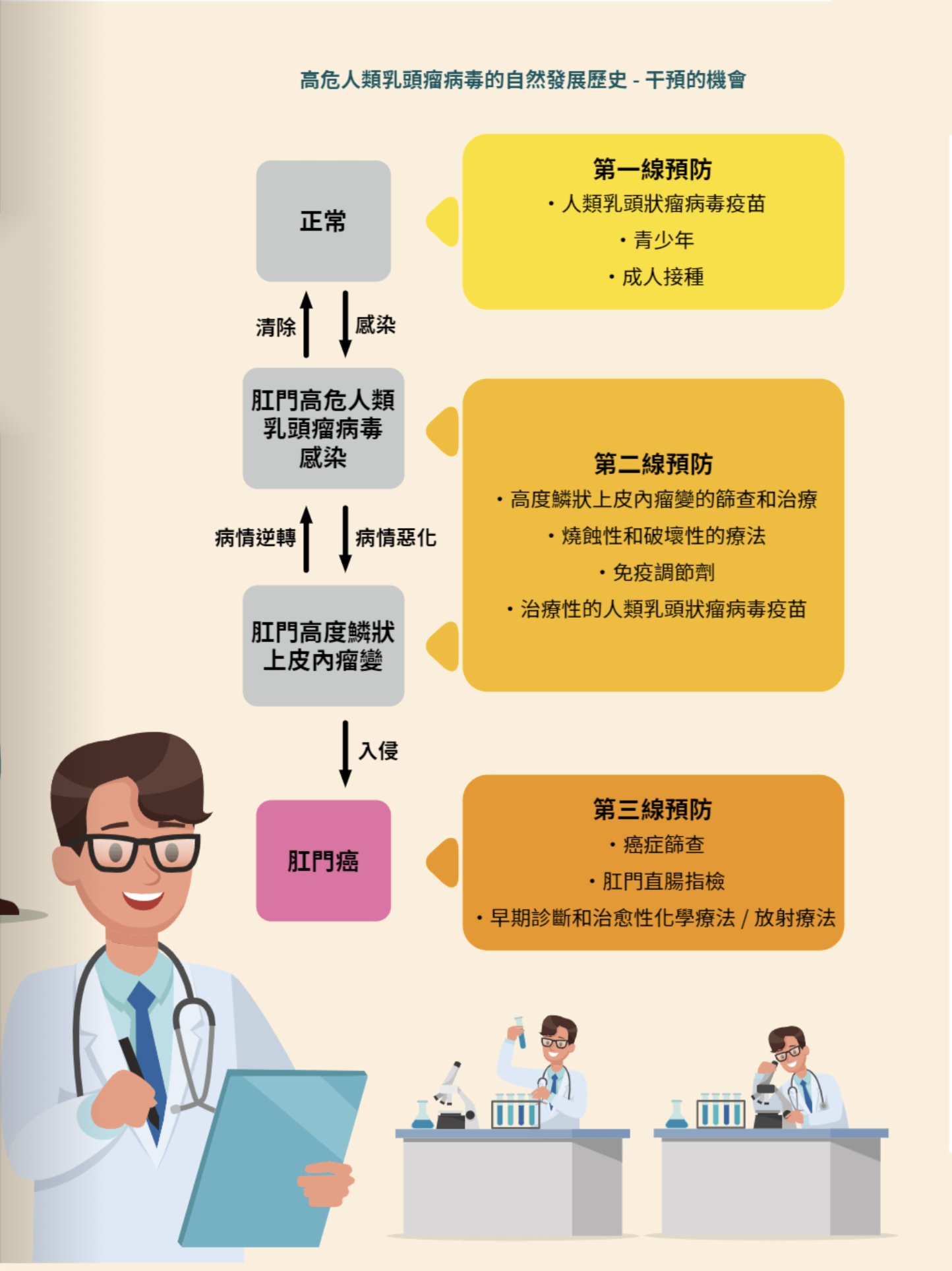
「家長們每每見到小孩能吃,就容易疏忽大意,直至小孩不斷的嘔吐、腹痛、呼吸深長、嗜睡、冷漠、體重下降才意識到問題的嚴重性。」——林貫秋醫生叮囑。
許多人一直認為「糖尿病」是老人家和肥胖人群特有的「富貴病」,但沒想到嬰幼兒、兒童也會罹患糖尿病。我國兒童Ⅰ型糖尿病的發病率為:1.04/10萬,並且發病率逐年增高,其中4-6歲和10-14歲為Ⅰ型糖尿病的高發年齡,1歲以下小兒發病較少見。
以下是我在臨床接觸的一個典型病例:
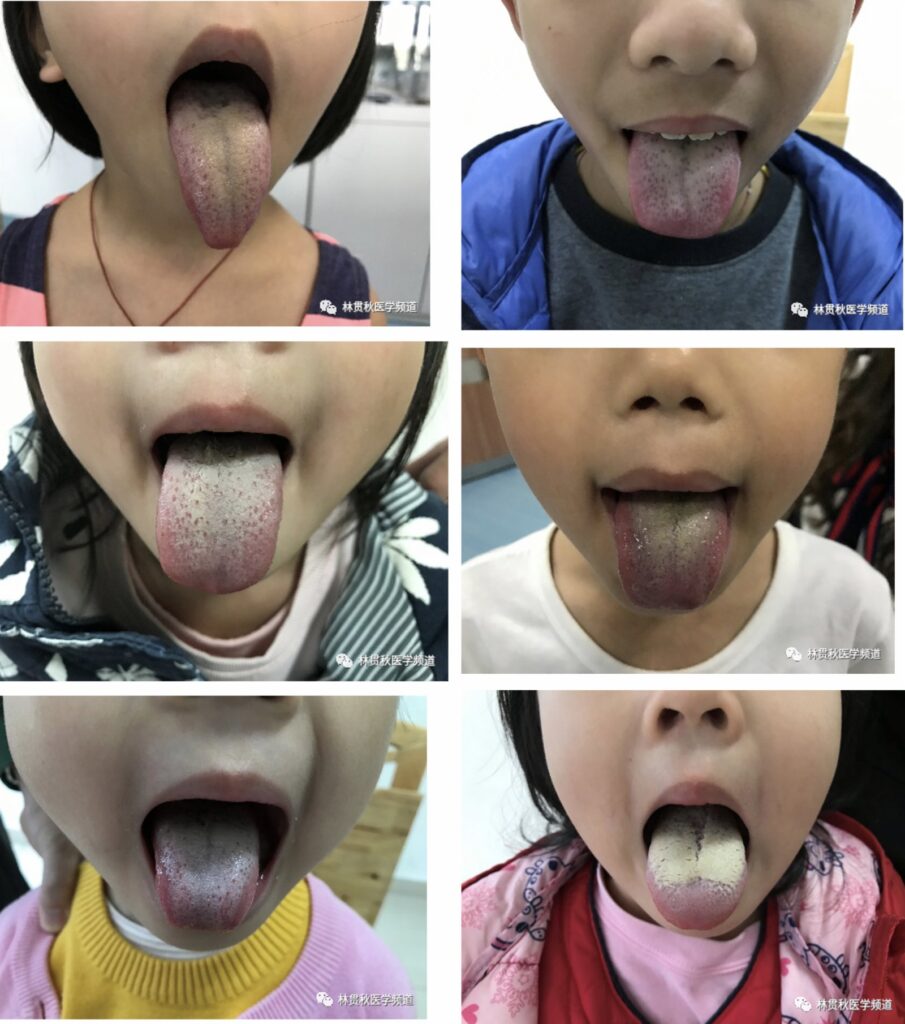
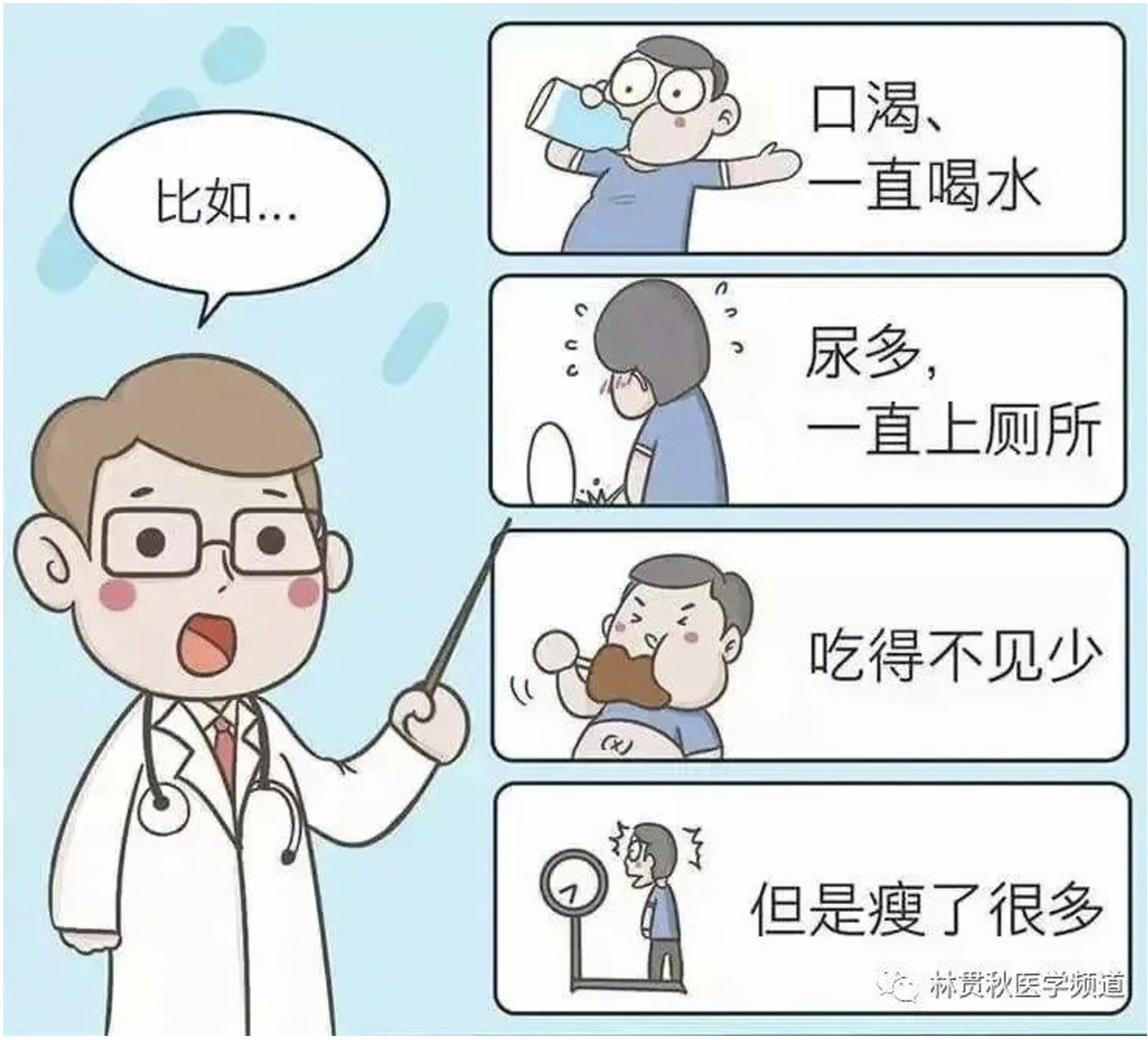
陳寶寶(化名),女孩、5歲,16kg。就醫前10余天,父母發現孩子特能吃,每餐進食2碗米飯,每天喝水2000ml左右,夜間上廁所5-6次,每次尿量都很多,但家長沒有察覺到異常,直至孩子越來越瘦、皮膚越來越黑、精神差、脾氣暴躁、口臭無比,父母察覺異樣後立即帶孩子到醫院就診,抽血檢查結果如下圖:
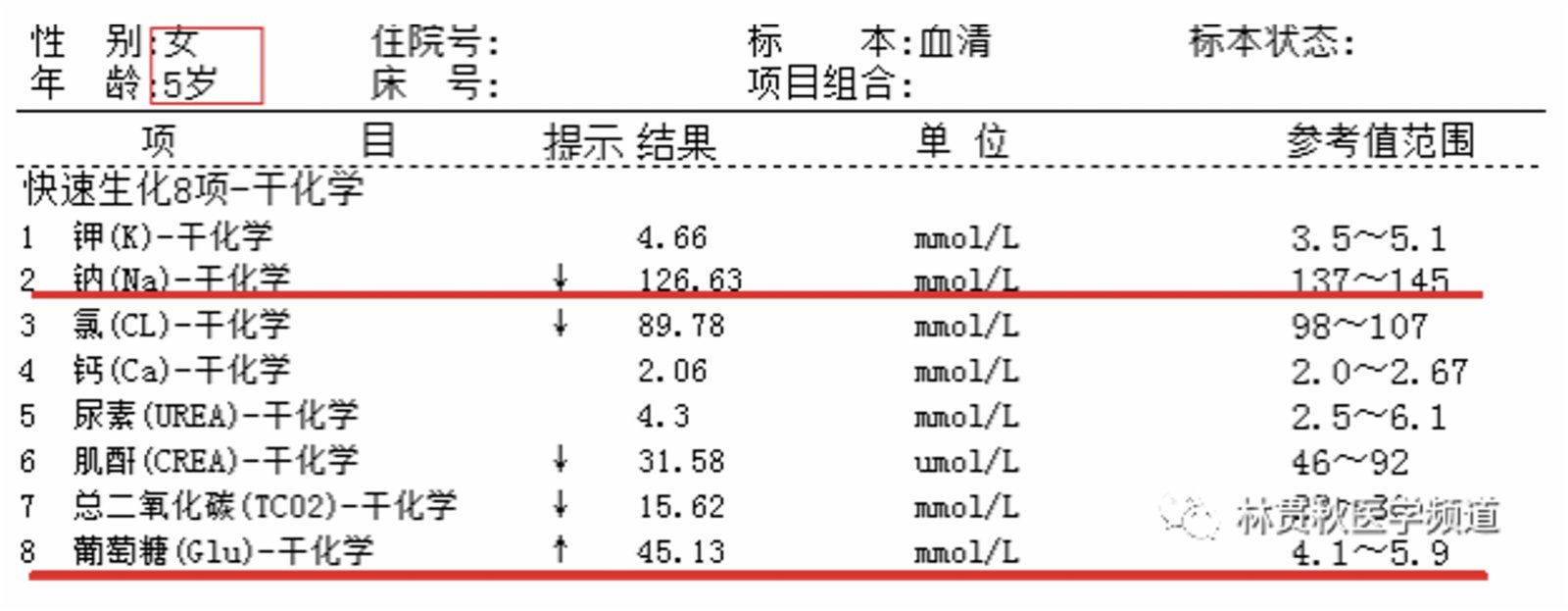
只要家中或親朋好友患有糖尿病的都明白,血糖45 mmol/L意味著糖尿病,見此結果醫生做好家長的思想工作,辦理住院手續,通過一系列完善的抽血化驗、超音波等檢查,小孩被確診「Ⅰ型糖尿病」。
兒童糖尿病多為1型
98%的兒童糖尿病為1型糖尿病,2型糖尿病甚少,但隨着兒童肥胖症的增多而有增加的趨勢。
Ⅰ型糖尿病典型的症狀:多飲、多食、多尿和體重消瘦。但是嬰幼兒們多飲、多尿不易被發覺,很快即可發生脫水和酮症酸中毒;兒童因為夜尿增多而出現遺尿;年長兒還可以出現消瘦、精神不振、倦怠乏力等體質顯著下降症狀。同時,進行相關血液檢查,就很容易確診這一疾病。
小孩為什麼會得這個病?
Ⅰ型糖尿病的確切原因尚未完全闡明,主要是在遺傳易感基因的基礎上,由於外界環境因素的影響下引起的自身免疫反應,導致了人體胰島β細胞的損傷和破壞,胰島素分泌減少至正常的10%時,就可以臨床症狀。
糖尿病是需要終身治療的內分泌代謝性疾病,合理使用胰島素(不能代替的一種藥物)、控制飲食、適當鍛煉、堅持自我監測血糖、長期堅持緩解小孩的心理壓力,使他們能像正常兒童一樣健康成長。
切記:小孩患上糖尿病,家長千萬不要私自停藥,否則會出大問題!

林貫秋醫生
兒科副主任中醫師
華人專科醫生協會醫生會員