人類乳頭狀瘤病毒(HPV)是最普遍的性病,分低風險引致病毒疣和高風險引致癌前病變兩大類型。在剛開始性有行為的人群中,首六個月已有超過一半的人染上HPV。另外,不要以為只是插入式性行為才會染上HPV,皮膚與皮膚或黏膜之間的接觸也可感染到HPV。九成以上的肛門癌是HPV導致,這個癌症的發率以每年約百分之二至三的速度上升,而且女性病發率 比男性高出一倍。
免疫力正常的人士染上HPV之後,身體大都可以將HPV擊退。但如果HPV屬高危型,在身體持續感染,就有機會在受感染的器官,包括肛門,引致細胞變異繼而成為癌前病變。高風險患上肛門癌的人群包括:
1.)曾經患上子宮頸、陰道及外陰癌症或前期病變的女士,她們患上肛門癌的風險是普通女性的20倍或以上;
2.)愛滋病患者,尤其當病情控制得不好的病人,而HIV陽性男男性接觸者的風險最高,是普通人群的80倍;
3.)因器官移植或其他疾病需要長期服用壓抑免疫力藥物之人士;
4.)吸煙者,如果擁有一個或以上高危因素的人士他們患上高階癌前病變的風險倍增,而高階癌前病變大概每年三百分之一會變為癌症 (五年風險約為十分之一)
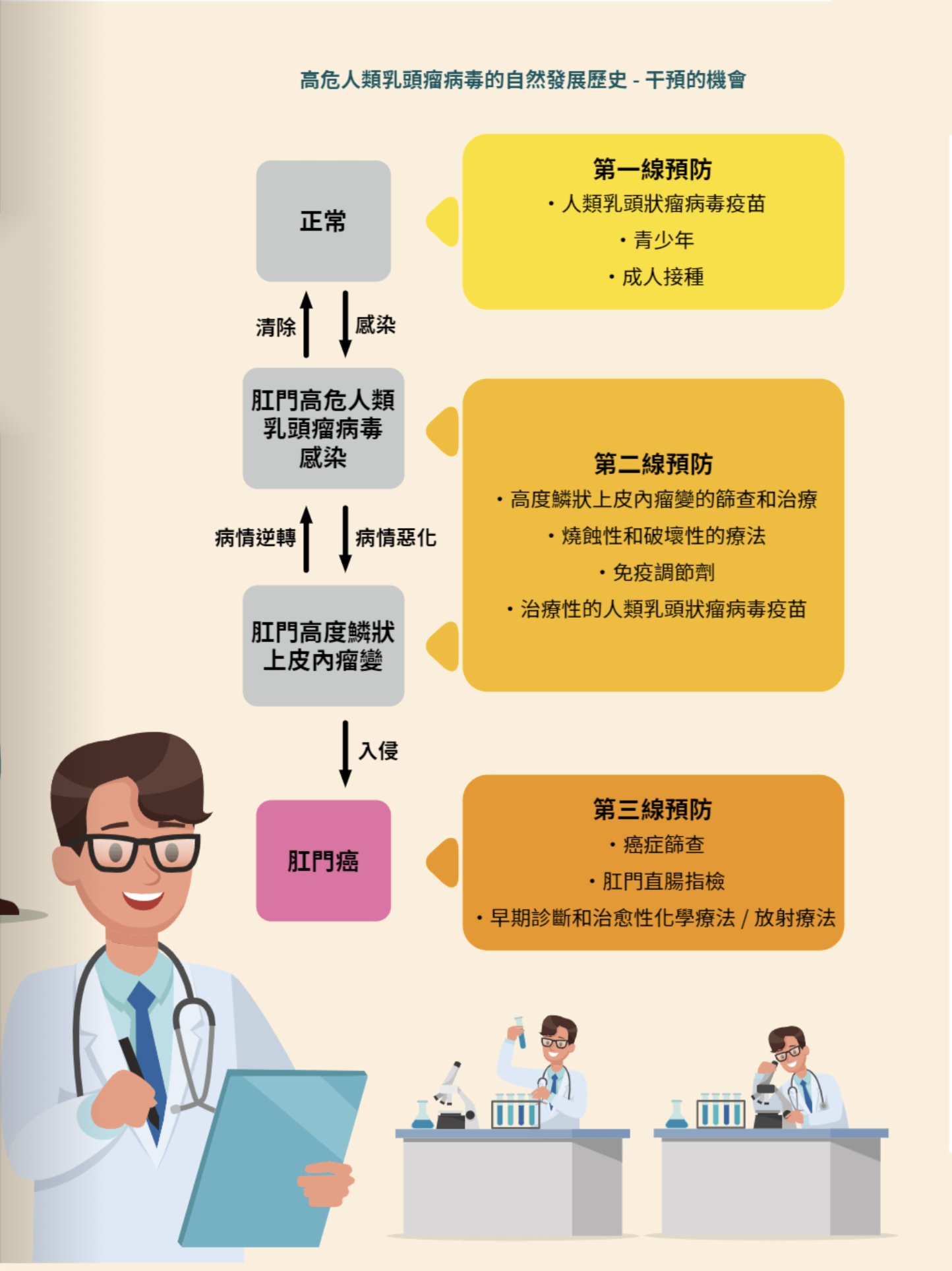
在歐美一些先進國家,早在10多年前已經開始與高危人群中進行肛門癌的篩查。其原理跟幾十年前開始子宮頸癌篩查一樣,目的是找出早期的病變,從而進行監察或給予治療,以減低癌症發生的機會。整個檢查會先用手指探肛,然後取肛門細胞,再用子宮頸鏡的放大鏡,亦稱高分辨率肛門鏡(High Resolution Anoscopy (HRA)),將肛門周圍皮膚和裏面的內膜用白醋和碘質染色後看清楚有否病變跡象。如果有病變跡象,就需要取組織進行活檢去確定病變的嚴重程度。這個程序需要的技巧頗高,要經過嚴格的訓練才可以進行。亞洲及大中華地區提供此篩查機構寥寥可數。於早期的癌前病變,醫生會採取持續觀察的策略,每六個月進行一次檢查。如發現高階癌前病變,醫生可以給予病人治療,這可以包括外用的藥物、或用熱力或激光將受影響組織的表面燒灼剷除。篩查的目標是及早發現病變及作治療,肛門癌如果不幸到晚期才被發現,其治療會更複雜和更充滿挑戰性,病人的痛苦和死亡率亦會倍增。
經過多年在性健康的臨床觀察,筆者觀察到愛滋病(HIV/AIDS)由一種引致死亡絕症轉變為現在可以食藥壓抑病毒的慢性病,人們已經對它不再那麼恐懼。反而,HPV這隻極普遍和引致多種癌症的病毒,大部分的社會人士對自身的風險還是一知半解 ,這正是時候進行全民HPV深化教育!高風險類別人士應加以警覺,及早發現早期病變,以改善萬一不幸患上肛門癌的治療成果和預後。

黃天祐醫生
感染及傳染病專科醫生
華人專科醫生協會醫生會員